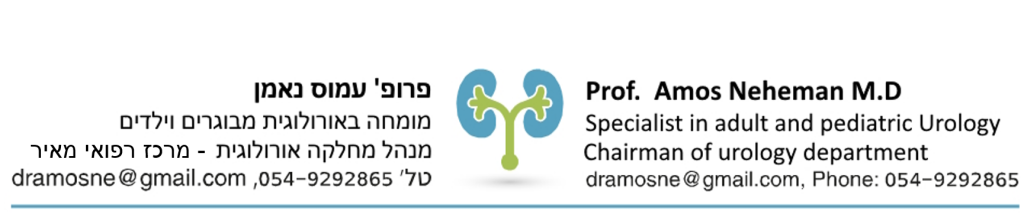
פרוסטטה
הפרוסטטה או בלוטת הערמונית, היא בלוטה הממוקמת באזור שבין הפין לשלפוחית השתן מול פי הטבעת. השופכה שמתחילה בשלפוחית השתן ומסתיימת בפין, עוברת דרך המרכז של הפרוסטטה עד אשר השתן זורם החוצה מהגוף. מהפרוסטטה מופרש נוזל שמזין ואף מגן על הזרע שמיוצר באשכים. במהלך השפיכה, הפרוסטטה סוחטת את אותו הנוזל לתוך השופכה וכך הזרע נפלט החוצה. ישנם מצבים רפואיים שיכולים להשפיע על תפקוד הפרוסטטה כמו דלקות, סרטן ואף מקרים של ערמונית מוגדלת.
כיצד מבצעים בדיקות פרוסטטה?
ישנן מספר בדיקות שניתן לבצע על פרוסטטה והן כוללות בדיקה פיזית של פי הטבעת שבה הרופא מחדיר אצבע אל פי הטבעת (לאחר ששימן את הכפפות בהן הוא משתמש למטרת הבדיקה) ובודק את מצב הפרוסטטה. בדיקות אלה יכולות לסייע לאבחן מקרים של ערמונית מוגדלת, גושים שמצריכים בדיקה נוספת לאיתור ושלילת סרטן ואף רגישות שיכולה להעיד על התפתחות דלקת בפרוסטטה. בדיקות נוספות שנערכות הן בדיקת דם למדידת רמת חלבון בשם PSA שמיוצר בפרוסטטה. רמת חלבון גבוהה יכולה להעיד על סרטן אך גם על מקרה של ערמונית מוגדלת. בהתאם לגילו ומצבו של המטופל, הרופא ימליץ על בדיקה זו ויפרט בפני המטפל על היתרונות והסיכונים הפוטנציאליים שבבדיקה. בדיקה נוספת היא אולטרסאונד – בבדיקה זו ניתן למדוד את גודל ערמונית, להדגים את מערכת השתן ולמדוד שאריות שתן.
פרוסטטה מוגדלת – מדוע זה קורה?
הפרוסטטה נמצאת כאמור מתחת לשלפוחית השתן וישנו מעבר של שתן מהשלפוחית אל הפין אשר עובר במרכז הפרוסטטה. כאשר הפרוסטטה מוגדלת, נוצרת חסימה במעבר שמפריעה לשתן לזרום בקלות החוצה מהגוף. בלוטת הפרוסטטה גדלה לאורך השנים והיא עלולה לבסוף להגיע לגודל שגורם להופעת תסמינים ולחסימה של זרימת השתן. גדילת הפרוסטטה נובעת ככל הנראה מחוסר איזון הורמונלי שמתרחש ככל שאנו מזדקנים – תסמינים של פרוסטטה מוגדלת לרוב לא יופיעו אצל מטופלים מתחת לגיל ארבעים וככל שמדובר במטופל יותר מבוגר כך גם גדל הסיכוי לאבחון של פרוסטטה מוגדלת ותסמינים שונים שעלולים לשבש את שגרת חייו. גנטיקה של המטופל גם כן יכולה להשפיע – במידה וקיימים קרובי משפחה שאובחנו עם בעיות רפואיות בתפקוד הפרוסטטה כך גדל גם הסיכוי של המטופל לסבול מאותן בעיות. אבחון של סכרת ומחלות לב גם כן מעלים את הסיכוי לבעיות בפרוסטטה ואופי סגנון החיים של המטופל גם יכול להשפיע – אצל מטופלים שמקפידים על פעילות גופנית קיים סיכוי נמוך יותר לאבחון של פרוסטטה מוגדלת.
כיצד להקטין את הסיכויים לבעיות בפרוסטטה?
על מנת להקטין את הסיכויים להתפתחות של בעיות בתפקוד הפרוסטטה, למטופל מומלץ להגיע לבדיקות שגרתיות אצל הרופא במיוחד אם הוא מעל גיל חמישים או שקיימת במשפחה היסטוריה של בעיות בפרוסטטה. הקפדה על פעילות גופנית כאמור ואף הימנעות מצריכת טבק יסייעו גם כן בהפחתת הסיכויים לאבחון בעיות בפרוסטטה. הקפדה של תזונה בריאה וצריכה מומלצת של פירות, חלבון ירקות תסייע בשמירה על בריאות הפרוסטטה.
סיבוכים כתוצאה מפרוסטטה מוגדלת
אבחון מוקדם של פרוסטטה מוגדלת יכול למנוע סיבוכים רפואיים והחמרה של המצב הקיים. סיבוכים כתוצאה מפרוסטטה מוגדלת כוללים קושי עד כדי חוסר יכולת לחלוטין במתן שתן. במקרים אלו, יהיה צורך בהכנה של קטטר (צינור קטן) על מנת לנקז את השתן. במקרים מסוימים, תידרש התערבות כירורגית על מנת להקל על מצבו של המטופל. חוסר היכולת לרוקן את השלפוחית עלול להוביל גם להתפתחות של דלקות וזיהומים בדרכי השתן וישנם מקרים בהם נדרש הליך כירורגי שבו מוסרת חלק מהפרוסטטה.
סיבוכים של פרוסטטה מוגדלת יכולים להביא גם להיווצרות של אבנים בשלפוחית השתן בגלל אי היכולת של המטופל לרוקן את השלפוחית במלואה. אבנים בשלפוחית השתן יוצרים גירוי, דם בשתן, חסימה ואף יכולים לגרום להתפתחות של מחלות. סיבוך נוסף שיכול להיווצר הוא נזק לשלפוחית השתן והכליות – חוסר היכולת לרוקן את שלפוחית השתן במלואה יכול לגרום עם הזמן למתיחה והיחלשות שלה (השרירים בשלפוחית נחלשים ונדרש מאמץ רב על מנת להוציא את השתן מהגוף). הלחץ שנוצר בשלפוחית השתן בעקבות אי היכולת להוציא את השתן עלול לפגוע גם בכליות ולגרום להתפתחות של זיהומים בשלפוחית השתן ואף התפשטות אל הכליות.
פרוסטטה - המלצות מטופלים



פרוסטטה מוגדלת – שינוי באורח החיים
מטופלים שמאובחנים עם פרוסטטה מוגדלת לא חייבים להתמודד עם חומרת התסמינים למשך שארית חייהם כיוון שכיום ישנם מספר פתרונות שניתן ליישם. שינוי באורח החיים יכול להפחית מעוצמת התסמינים שהמטופל חווה ולאפשר לו לחזור לנהל שגרת חיים תקינה. פעילות גופנית תשפר את כושר הבריאות הכללית של המטופל ואף את מצב הפרוסטטה. ישנם מחקרים רבים שמראים קשר ישיר בין פעילות גופנית לבין הפחתת הסיכון להתפתחות של פרוסטטה מוגדלת. פעילויות מסוימות כמו רכיבה על אופניים למשל פחות מומלצות כיוון שהן יכולות ליצור לחת על האזור שבין שק האשכין לבין פי הטבעת וכתוצאה מכך לגרום לחוסר תחושה או פגיעה עצבית. במידה ועדיין מעוניינים לבצע את הפעילויות הללו יש להקפיד למשל על שימוש במושב רחב ואם ניתן לבחור בסוג פעילות גופנית אחרת שתחזק את שרירי האגן.
שינוי נוסף שניתן ליישם הוא הפחתה בצריכה של קפאין ואלכוהול שמגרים את הפרוסטטה ושלפוחית השתן ומעלים את הצורך במתן שתן בתכיפות גדולה יותר. שרירי שלפוחית השתן יכולים להיחלש ומצב זה עלול להוביל לגירוי מוגבר של הכליות (כדאי גם להימנע מצריכת אלכוהול וקפאין בשעות הלילה). כאשר כבר עולה הצורך במתן שתן, מומלץ לעשות זאת באיטיות תוך כדי הרפיית השרירים ומתן זמן נוסף לכל השתן לצאת מהגוף עד כדי ריקון שלפוחית השתן לחלוטין. פרוסטטה מוגדלת יכולה לגרום להתפתחות של דלקות בדרכי השתן והיווצרות אבנים וכך ניתן יהיה למזער את הסיכון לתופעות הללו.
פרוסטטה מוגדלת ותרופות
מטופל שאובחן עם פרוסטטה מוגדלת צריך לעבור ייעוץ אצל רופא שיבחן היטב את התרופות שהוא נוטל באופן קבוע. ישנן תרופות ללא מרשם שיכולות להחמיר את התסמינים של פרוסטטה מוגדלת כמו תרופות נוגדות דיכאון, מדללי דם ואף אנטי היסטמינים. גם תרופות שניתנות במרשם יכולות להחמיר מצב קיים של פרוסטטה מוגדלת ובמידה וקיימת בעיה רפואית ידועה שמצריכה טיפול תרופתי, הרופא יכול להמליץ על תרופות חלופיות או אפילו שינוי במועד של לקיחת התרופות על מנת להפחית את התסמינים של פרוסטטה מוגדלת. במידת הצורך, הרופא יכול גם להנחות את המטופל להתחיל ליטול תרופות במרשם שיטפלו בפרוסטטה המוגדלת כמו למשל חוסמי אלפא שמרפים את השרירים מסביב לפרוסטטה ומעודדים את זרימת השתן. ישנן תרופות נוספות שחוסמות את ייצור הדיהידרוטסטוסטרון (שמהווה אחד הגורמים העיקריים לגדילה של הפרוסטטה) ומסייעות בכיווץ גודל הפרוסטטה.
טיפול בפרוסטטה מוגדלת – הליך כירורגי תחת הרדמה כללית (TURP)
הליכים כירורגיים שמבוצעים תחת הרדמה כללית למטרת טיפול בפרוסטטה מוגדלת יכולים לכלול כריתה של חלקים מהפרוסטטה שלהם יש השפעה ישירה על זרימת השתן של המטופל. ההליך אינו מצריך ביצוע חתכים ולכן אין גם צלקות – ההליך נעשה באמצעות חדירה ישירות אל הפרוסטטה דרך השופכה על מנת להסיר עודף של רקמות. הסיכון בהליך זה הוא תופעה בשם שפיכה הפוכה שבה נוזל הזרע נפלט אל שלפוחית השתן במקום לצאת מהגוף דרך השופכה. הליך נוסף בשם ניתוח טרנסורטרלי אינו כולל דווקא הסרה של רקמות בפרוסטטה והוא מתבצע באמצעות מספר חתכים קטנים שמאפשרים להוריד את הלחץ של בלוטת הפרוסטטה על השופכה וכך המטופל יכול להטיל שתן בקלות.
הליך TURP זה מתבצע לרוב על מטופלים שאצלם הפרוסטטה אינה מאוד גדולה והוא מקל באופן משמעותי על התסמינים. החיסרון בהליך זה הוא שלעיתים עולה הצורך בחזרה עליו בעקבות גדילה של הפרוסטטה. אפשרות נוספת לטיפול בפרוסטטה באמצעות הליך כירורגי תחת הרדמה כללית הוא ניתוח לייזר שהורג את רקמות הפרוסטטה ומכווץ את הבלוטה. הליך זה פחות יעיל במקרים של פרוסטטה מאוד מוגדלת אך הוא בהחלט מאפשר הקלה על התסמינים ויוצר זרימה טובה יותר של השתן. הטיפול באמצעות לייזר גורם לפחות תופעות לוואי ומפחית באופן משמעותי את הסיכון לדימום.
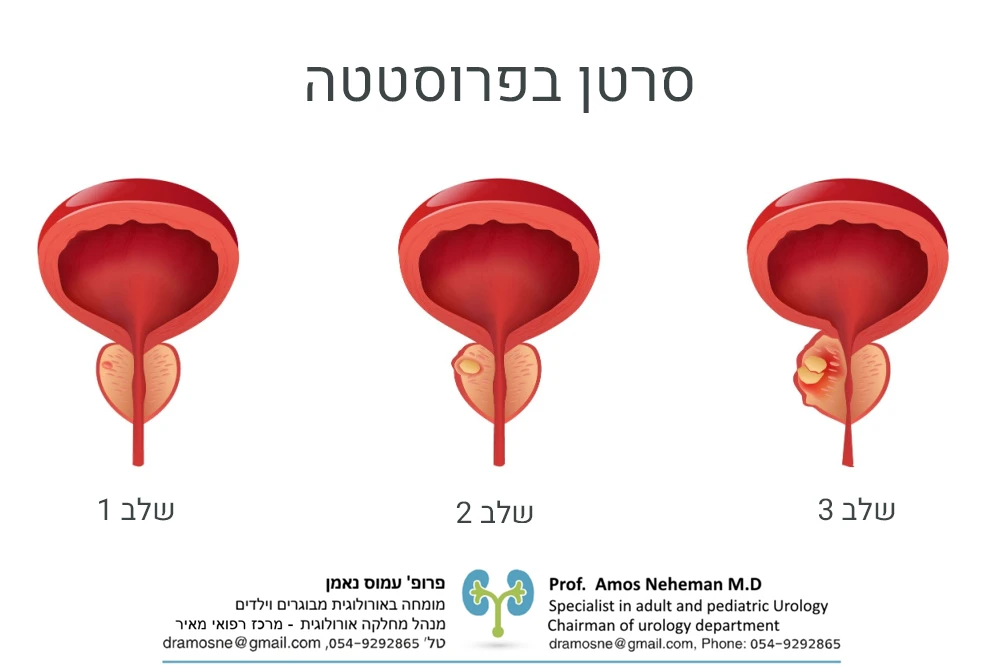
סרטן בפרוסטטה
סרטן בפרוסטטה יכול להופיע ללא תסמינים כאשר הוא בשלביו המוקדמים. סרטן במצב מתקדם יותר עלול להיות מלווה בתסמינים כמו בעיה במתן שתן, הופעה של דם בשתן או בזרע, ירידה בזרם השתן, תפקוד לקוי בעת זקפה, ירידה במשקל וכאבים בעצמות. סרטן בפרוסטטה מתרחש כאשר נוצר שינוי ב – DNA של התאים. כתוצאה מכך, התאים בתוך הפרוסטטה גדלים ומתחלקים מהר יותר ביחס לתאים רגילים ובריאים. תאי הסרטן ישרדו בעוד שהתאים הבריאים ימותו – כך נוצר גידול שגדל ויכול לפלוש לרקמות קרובות. בשלב זה חלק מהתאים יכולים להתנתק מהמוקד שבו נוצרו ולשלוח גרורות לאיברים נוספים בגוף.
מה מעלה את הסיכוי לחלות בסרטן בפרוסטטה?
הסיכוי לחלות בסרטן בפרוסטטה משתנה וגדל בגלל מספר פרמטרים – ככל שהמטופל יותר מבוגר, הסיכוי גדל ומקרים של סרטן בפרוסטטה לרוב מאובחנים אצל גברים לאחר גיל חמישים. להיסטוריה הגנטית והמשפחתית של המטופל גם כן יש השפעה ונמצא כי קיים סיכוי גבוה יותר לחלות בסרטן בפרוסטטה לגברים בעלי קרובי משפחה כמו הורים, אח או ילד אשר חלו בעבר בסרטן בפרוסטטה. למטופלים אלה מומלץ להיות במעקב ולבצע בדיקות שגרתיות על מנת לאתר ולאבחן את הסרטן בשלבים המוקדמים. עודף משקל גם כן מעלה את הסיכוי לחלות בסרטן בפרוסטטה, אצל מטופלים שסובלים מהשמנת יתר קיימת גם האפשרות שהסרטן יהיה אגרסיבי יותר ותידרש התערבות רפואית מקיפה יותר לטיפול בבעיה.
אבחון סרטן בפרוסטטה
בשלב הראשון בתהליך, המטופל יעבור בדיקה פיזית של פי הטבעת שבמהלכה הרופא החדיר אצבע משומנת אל תוך פי הטבעת על מנת לבחון היטב את הפרוסטטה. במידה והרופא יבחין בחריגה כלשהי במרקם של הפרוסטטה, הצורה או הגודל הוא יבקש מהמטופל לבצע בדיקות נוספות לאישור או שלילה בעיה בפרוסטטה. בשלב הבא תתבצע בדיקת דם שתנתח את רמת ה – PSA – חומר אשר מיוצר בתוך הפרוסטטה. רמה יחסית נמוכה של PSA נמצאת בדם אך כאשר התוצאה של בדיקת הדם תצביע על רמה גבוהה מהרגיל, המשמעות היא שקיים זיהום בפרוסטטה או דלקת, מקרה של פרוסטטה מוגדלת ואף סרטן. במקרים אלו, המלצת הרופא תהיה לבצע בדיקות נוספות על מנת לאבחן האם אכן מדובר במקרה של סרטן בפרוסטטה. בדיקות אלה כוללות אולטרה סאונד – בדיקה שבמהלכה משתמשים במכשור קטן שמותאם במיוחד לבדיקה זו ואשר מוכנס אל תוך פי הטבעת ובאמצעות גלי קול ניתן באמצעותו לקבל תמונה ברורה של בלוטת הפרוסטטה. במידה ובדיקת האולטרסאונד לא תציג תוצאות מספקות, הרופא ימליץ על ביצוע בדיקת MRI על הפרוסטטה על מנת לקבל תמונה יותר מפורטת. בדיקת ה – MRI תשמש גם את הרופא במידה ויידרש הליך של הסרת דגימת רקמה מהפרוסטטה. בדיקה שבה תילקח רקמה מהפרוסטטה תסייע לקבוע האם מדובר בתאים סרטניים – הבדיקה נעשית באמצעות מחט דקה שמוחדרת לתוך הפרוסטטה ואוספת דגימה קטנה של רקמות. את בדיקת הביופסיה שנשלחת אל המעבדה ינתחו ולבסוף יתקבלו תוצאות שייקבעו באופן חד משמעי האם מדובר בתאים סרטניים או לא.
טיפול בסרטן לא אגרסיבי בפרוסטטה
סרטן בפרוסטטה במצב לא מתקדם לעיתים לא מצריך טיפול ולחלק מהמטופלים מומלץ רק לבצע מעקב באופן פעיל על מנת לוודא שאין החמרה. במהלך המעקב של מתבצע, המטופל נדרש להגיע ולבצע בדיקות דם באופן קבוע, עליו לעבור בדיקות בפי הטבעת ולעיתים אף נדרש לבצע ביופסיה של הפרוסטטה על מנת לעקוב אחר קצב ההתקדמות של הסרטן. במידה ותוצאות הבדיקות אכן מראות שיש עלייה בקצב ההתקדמות של הסרטן, לאחר התייעצות עם הרופא המטופל יוכל להחליט על אופי הטיפול המתאים ביותר. האפשרות של מעקב פעיל קיימת ומומלצת רק למטופלים שאובחן אצלם סרטן בפרוסטטה אך הם אינם חווים תסמינים נוספים – מצב זה מאופיין בהתקדמות מאוד איטית של הסרטן והוא גם מוגבל לאזור הפרוסטטה בלבד. מעקב פעיל יומלץ גם על ידי הרופא למטופלים שסובלים ממצב בריאותי כרוני אחר או כאשר מדובר במטופל מאוד מבוגר שלטיפול האגרסיבי בסרטן יהיו משמעותית יותר חסרונות.
סרטן אגרסיבי – ניתוח להסרת פרוסטטה
כאשר מדובר במטופל שאובחן עם סרטן פרוגרסיבי בפרוסטטה, הוא ייאלץ לעבור הליך כירורגי של הסרת הפרוסטטה. הניתוח יכלול הסרה של הבלוטה, חלק מהרקמות שמסביב ואף כריתה של מעט בלוטות לימפה. הניתוח מהווה אופציה לסרטן שנמצא בפרוסטטה אך לא שלח עדיין גרורות אך עושים בו שימוש גם כאשר מדובר בסרטן מתקדם בפרוסטטה תוך שילוב של טיפולים נלווים. הליך הניתוח להסרת פרוסטטה מתבצע בשתי טכניקות עיקריות. הטכניקה הראשונה מתחילה בביצוע מספר חתכים קטנים בבטן והמנתח עושה שימוש במכשור לפרוסקופי מיוחד שמוחדר דרך אותם חתכים. המנתח משתמש במעין רובוט אותו הוא מנחה על מנת להזיז את המכשירים ולבצע הסרה של הבלוטה. הטכניקה השנייה מתחילה בביצוע חתך ארוך אחד בבטן התחתונה על מנת לאפשר גישה למיקום של הפרוסטטה ולהסיר אותה. מדובר בטכניקה פחות נפוצה אך היא נדרשת במצבים מסוימים.
טיפול הורמונלי לאחר הסרת הפרוסטטה
לאחר שהמטופל עובר ניתוח להסרת הפרוסטטה, עליו לקבל טיפול הורמונלי שימנע מהגוף להמשיך ולייצר טסטוסטרון (הורמון גברי). הורמון זה מסייע לתאי הסרטן בפרוסטטה להמשיך ולצמוח באמצעות הטיפול ההורמונלי ניתן יהיה למנוע צמיחה נוספת של תאים סרטניים ולגרום למוות או האטה בצמיחה של תאי סרטן קיימים. הטיפול ההורמונלי מתחלק למספר אפשרויות ואופיו נקבע בהתאם למצב הרפואי של המטופל. הטיפול יכול להינתן באמצעות תרופות שמונעות מהגוף לייצר Luteinizing או גונדוטרופין – התרופות עוצרות את המסרים שעוברים לגוף אשר משדרים לו להמשיך בייצור הטסטוסטרון בתוך האשכים. טיפול תרופתי מסוג אחר יכול לחסום את ההגעה של הטסטוסטרון אל התאים הסרטניים. קיימת אפשרות נוספת לטיפול הורמונלי שנחשבת ליותר קיצונית וגם פולשנית והיא ניתוח להסרת האשכים – באמצעות פעולה זו ניתן להפחית את רמות הטסטוסטרון בגוף באופן משמעותי ובקצב מהיר. בניגוד לטיפול התרופתי מדובר בהליך קבוע ובלתי הפיך ולכן נשקלת האפשרות לבצע אותו רק במקרים בהם סוגי הטיפול התרופתי השונים לא צלחו.
אבחון וטיפול – לסיכום
בלוטת הערמונית, או הפרוסטטה היא בלוטת מין משנית הקיימת בגברים בלבד. המיקום שלה סמוך לצינור השופכה יכול להשפיע על תפקודו וליצור מגוון תסמינים המאפיינים פרוסטטה מוגדלת. בנוסף, סרטן הערמונית הוא מהנפוצים בגברים. החדשות הטובות הן שהתייחסות מוקדמת לתסמינים של פרוסטטה מוגדלת ובדיקות תקופתיות לגילוי סרטן הערמונית מאפשרות לאורולוגיה המודרנית לטפל בגברים עם בעיות פרוסטטה בהצלחה גדולה. כיום, אין כל סיבה לסבול מבעיות פרוסטטה שכן אורולוג מומחה יכול לאבחן ולטפל בהן באמצעות מגוון שיטות וטיפולים המשפרים משמעותית את איכות החיים.
צרו קשר

פרופ' עמוס נאמן
אורולוג פרטי מומחה ומנתח בכיר מנהל מחלקה אורולוגיה בביה"ח מאיר

אורולוג פרטי, מומחה בכירורגיה אורולוגית ומנהל מחלקת אורולוגיה בבית החולים מאיר בכפר סבא.
מאמרים נוספים
סרטן אשכים
סרטן אשכים הינו הסרטן הנפוץ ביותר בקרב גברים בגילאי 20-35. משערים שכ- 1 מתוך 300 גברים יפתחו סרטן אשכים במהלך חייהם . היארעות (מקרים חדשים
אשכים טמירים, הגישה המודרנית לטיפול בבעיה עתיקת יומין
הגדרה – אשך טמיר ניתן בכל מקרה שהאשך אינו נמצא במקומו בטבעי בשק האשכים. האשך יכול להיות בכל מקום על ציר הנדידה בין חלל הבטן
פתח שופכה צר: "כשהילד שלי משתין כמו ממטרה"
3%-10% מהילדים שעברו ברית מילה סובלים מפתח שופכה צר הגורם לכאבים ולצורך לתת שתן לעיתים תכופות. כל מה שצריך לדעת על היצרות פתח השופכה ועל